Как уже неоднократно отмечалось, единственным фактором, ограничивающим в естественных условиях активность процессов липогенеза и способствующим поддержанию динамического равновесия в системе липогенезлиполиз, является состояние отрицательного энергетического баланса, когда энергетическая ценность пищи несколько ниже энергетических нужд организма. Исходя из этого, мы должны еще раз подчеркнуть, что базовым принципом любого лечения должно всегда оставаться поддержание в организме больного в течение достаточно длительного срока отрицательного энергетического баланса за счет строгого ограничения калорийности рациона в сочетании с увеличением расхода калорий за счет повышения двигательной активности. При этом для достижения устойчивой динамики снижения массы тела величина отрицательного энергетического баланса должна поддерживаться на уровне 1500—2000 ккал/сут. При этом чем выше последний показатель, тем более эффективно происходит редукция веса, однако увеличение его свыше 2000 ккал у тучных пациентов обычно наталкивается на ряд объективных ограничений.
Вопервых, рационы питания с общей калорийностью ниже 800 ккал/сут не только крайне тяжело переносятся большинством больных, у которых процессы липолиза сопровождаются дополнительной активацией центров аппетита, но и еще в большей степени усугубляют дефицит микронутриентов. Вовторых, практически полная детренированность тучных пациентов в сочетании с функциональной недостаточностью большинства органов и систем, и в первую очередь сердечнососудистой системы, очень резко ограничивает возможности расширения двигательной активности. Таким образом, в большинстве случаев наиболее реальным и сравнительно эффективным является ограничение общей калорийности питания до 1000—1500 ккал/сут, сопровождающееся увеличением общих энергозатрат организма до 2500—3000 ккал/сут.
Что касается существующих рекомендаций по составу диеты для лечения ожирения, то, к сожалению, они весьма разноречивы и зачастую даже противоречат друг другу. В особенности это касается доли жиров и углеводов в питании больного. При этом мнения варьируют от советов полного исключения последних из рациона с целью предотвращения новообразования жира до весьма существенного увеличения их доли на основании данных о том, что жировая и углеводная диеты снижают интенсивность катаболизма тканевых белков и значительно эффективнее контролируют аппетит.
При этом, с нашей точки зрения, в подобного рода полемике не учитывается тот очевидный факт, что в условиях отрицательного энергетического баланса и резкой активации энергосберегающих систем организма и систем, направленных на максимальное ограничение распада собственной жировой ткани, практически все макронутриенты (включая и жиры) в пределах гипокалорийной диеты подвергаются распаду с образованием свободной энергии. Последнее в полной мере касается и белкового питания, т.к. в условиях резкой активации всех видов катаболических реакций почти нереально ожидать поддержания прежней активности белоксинтетических реакций (за исключением, пожалуй, тех случаев, когда гипокалорийная диета сочетается с интенсивной физической тренировкой).
С другой стороны, данные разногласия, существующие вот уже более ста лет, во многом объясняются исключительным вниманием только на макронутриентном составе диет. Между тем, эффективность диетических способов лечения может быть значительно повышена, если при составлении диет учитывать прежде всего микронутриентную ценность продуктов питания. Тем более, что, как мы указывали ранее [39, 42], зачастую повышенная тяга к пище и переедание могут быть вызваны именно недостатком важнейших микронутриентов, в традиционно сложившихся рационах, содержащих в основном высокорафинированные продукты.
Действительно, в условиях жесткого соблюдения гипокалорийной диеты состояние жирового метаболизма уже мало зависит от пропорций макронутриентов, которые в данном случае несут исключительно энергетические функции, и роль адекватного обеспечения организма микронутриентами, напротив, значительно возрастает, т.к. именно они в основном и определяют регуляторные воздействия на различные стороны метаболических превращений макронутриентов пищи.
Так, например, рассматривая проблему определения количества жира в диете, необходимо прежде решить вопрос об устранении часто имеющего место дефицита незаменимых полиненасыщенных жирных кислот (ПНЖК), и прежде всего омега-3 ПНЖК и линоленовой кислоты, что требует включения в рацион больного ожирением льняного и рапсового масел и рыбьего жира. Последнее особенно важно с учетом того, что ПНЖК оказывают отчетливое гипохолестеринемическое действие (в т.ч. за счет содержащихся в растительных маслах фитостеринов), а также способствуют восстановлению нарушенного у тучных больных баланса тромбоксанов и простациклина, в результате чего значительно улучшаются реологические показатели крови и достигается умеренное снижение артериального давления (см. раздел 3.9.).
С другой стороны, насыщенные жирные кислоты и холестерин с учетом имеющихся у большинства больных гиперлипопротеидемии и гиперхолестеринемии и, тем более, при наличии таких тяжелых осложнений, как сахарный диабет и ишемическая болезнь сердца, должны быть действительно максимально ограничены у тучных больных.
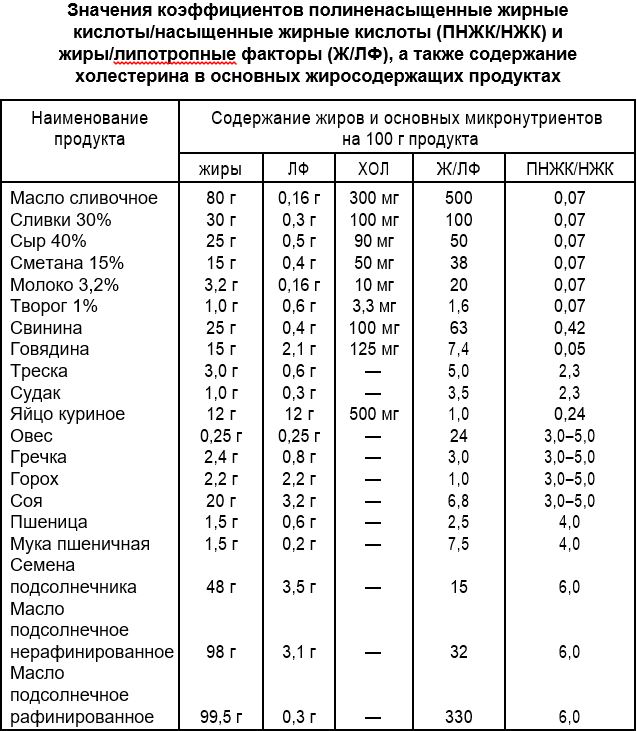
Наконец, немаловажное значение для разрешения вопроса о включении в гипокалорийную диету продуктов, содержащих жиры, нужно уделять выраженность липотропных свойств последних. Продукты, жировой компонент которых включает значительные количества основных фосфолипидов (а также серусодержащих аминокислот в составе белковой части), не только не создают дополнительной нагрузки для систем липидного метаболизма, но и даже могут быть рекомендованы для больных ожирением с учетом наличия у большинства из них жирового гепатоза, в немалой степени обусловленного дефицитом липотропных факторов. То есть при оценке адекватности тех или иных продуктов для питания больных ожирением нужно прежде всего учитывать качественные соотношения их жировых компонентов, такие, как коэффициент ПНЖК/насыщенные жиры, который должен составлять 1,5—2,0 и выше, или соотношение жиров и липотропных факторов, которое не должно превышать 7—10 (табл. 7).
В приведенной таблице убедительно показано, что по мере рафинирования растительного масла в нем почти в 10 раз снижается концентрация полезных факторов и ухудшается соотношение жиров и липотропных веществ.
Все вышесказанное в полной мере относится и к особенностям углеводного питания больных ожирением. При составлении диеты должен быть изменен не столько количественный, сколько качественный состав углеводов. Действительно, простые углеводы и в первую очередь моно и дисахариды должны быть по возможности исключены из питания тучных больных с учетом имеющихся у большинства из них инсулинорезистентности и гипергликемии. Причем это касается не только сахара и сладостей, но и крахмалсодержащих продуктов с высоким гликемическим индексом (белый хлеб, сдоба, манная крупа, отварной картофель, воздушный рис, кукурузные хлопья, бананы), который не в последнюю очередь обусловлен низким содержанием пищевых волокон в данных продуктах.
Напротив, углеводные продукты, богатые растительной клетчаткой, должны неизменно присутствовать в любом лечебном рационе. При этом пищевые волокна необходимы не только для стимуляции кишечной моторики и калообразования, адсорбции токсичных веществ и канцерогенных продуктов распада белков и желчных кислот и, наконец, для восстановления нормальной микрофлоры кишечника, но и, что особенно важно в данном случае, они существенно замедляют процесс расщепления и всасывания углеводов (т.е. значительно снижают величину гликемического индекса), что предотвращает развитие гипергликемии и способствует восстановлению чувствительности тканей к инсулину [24].
Кроме того, углеводные продукты с высоким содержанием пищевых волокон (ПВ) (цельнозерновые крупы и бобовые) являются важнейшими источниками витаминов группы В, дефицит которых наблюдается у большинства тучных пациентов как вследствие однообразного питания рафинированными продуктами, так и вследствие увеличения потребности в данных микронутриентах. Между тем, витамины группы В являются незаменимыми кофакторами усвоения углеводной пищи, ограничивая тем самым включение последних в синтез жирных кислот. Соотношения основных микронутриентов и углеводов в основных продуктах питания представлены в табл. 8.
Именно в силу исключительно богатого микронутриентного состава (и в меньшей степени вследствие малой калорийности) в диете больных ожирением должны быть почти без ограничений представлены свежие фрукты, овощи, зелень.
Таким образом, при составлении лечебной диеты нужно прежде всего ориентироваться не только на количество макронутриентов, таких как жиры или углеводы, но на оптимальное соотношение макро и микронутриентов в пище. При этом сбалансированная по своим макро и микрокомпонентам пища не только не вызывает усугубления существующих в организме тучных больных метаболических нарушений, но, напротив, способствует восстановлению нарушенных соотношений. При этом наиболее обоснованным подходом к составлению лечебной диеты для большинства больных ожирением будет являться ориентация с самого начала на те макро и микронутриентные пропорции, которые с позиций современных знаний характеризуют здоровое питание вообще, но исходя при этом из общей суточной калорийности, равной 1000—1500 ккал.
Примером подобного подхода может служить оценка адекватности жиросодержащих продуктов не только в соответствии с уровнем холестерина, но и на основе величин соотношения жирные кислоты/липотропные факторы и полиненасыщенные жирные кислоты/насыщенные жирные кислоты (табл. 7).
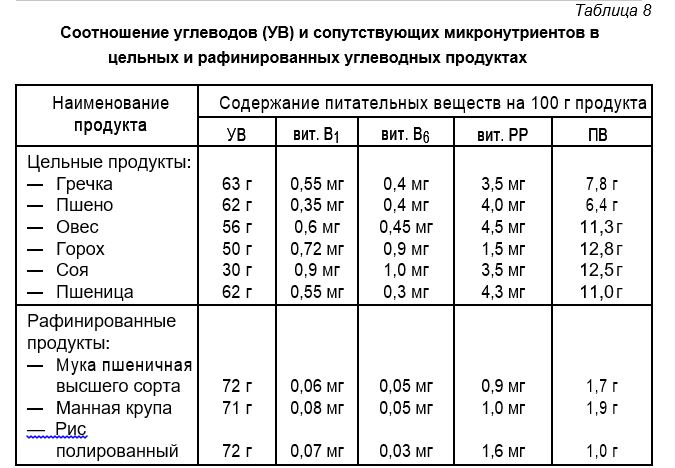
В отношении преимущественно углеводной пищи необходимо прежде всего оценивать соотношение крахмала и таких микронутриентов, как витамины группы В и пищевые волокна. При этом чем выше содержание последних, тем ниже гликемический индекс продукта, а соответственно, и диетическая пригодность (табл. 8).
Подводя итог сказанному, мы считаем, что основными функциями гипокалорийной диеты, определяющими ее качественный состав, нужно считать следующие: вопервых, это максимально возможное обеспечение организма необходимыми
микронутриентами, дефицит которых, в отличие от макронутриентов, почти закономерен у больных ожирением и зачастую имеет этиологическое и патогенетическое значение;
вовторых, это немедикаментозный способ регуляции чувства голода и насыщения с помощью растительных биологически активных веществ;
втретьих, и это едва ли не самое важное, назначение диеты в данном случае рассматривается не как некое временное ограничение привычного питания с лечебной целью, но как начальный этап формирования новых пищевых навыков и привычек, которые, по сути, становятся необходимой основой рационального питания в будущем.
Кроме того, самостоятельное значение в терапии ожирения имеет строгое соблюдение временнóго режима питания. Как известно, одной из наиболее часто встречающихся пищевых привычек у больных ожирением является редкое, но обильное питание. Возникновение тучности при этом с позиций регуляции энергетического гомеостаза является вполне объяснимым и даже закономерным. Длительные интервалы между приемами пищи приводят к избыточной активации энергосберегающих механизмов, в т.ч. к усилению липогенетических процессов и снижению интенсивности основного обмена, на фоне угнетения липолиза. При этом редкие приемы пищи организм стремится максимально использовать для пополнения энергетических резервов, т.е. увеличения жировой массы.
Последнее отчасти объясняет стремительное увеличение веса у тучных больных, пытавшихся некоторое время бороться с ожирением путем голодания, однако не выдержавших режима и вернувшихся к прежнему образу питания.
Напротив, даже малокалорийное, но частое (до 5—6 раз в сутки) питание приводит не только к ограничению алиментарной нагрузки, но и способствует нормализации энергетического гомеостаза. Кроме того, дробное питание позволяет значительно эффективнее контролировать чувство голода, неизбежное в условиях ограничения рациона питания.